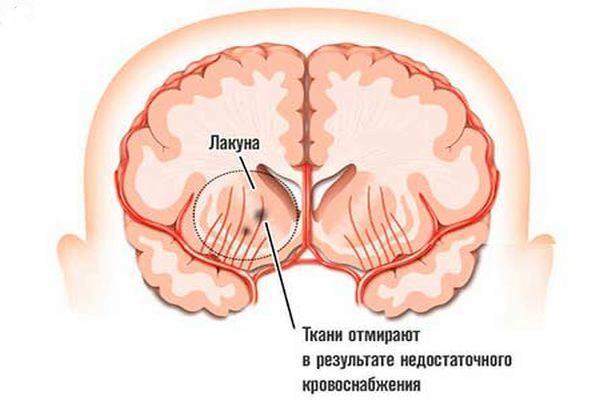
Повторный инсульт – угрожающее жизни, неотложное состояние, сопряженное с острым нарушением церебрального кровотока, что приводит к ухудшению кровоснабжения мозгового вещества. Статистика показывает, повторный эпизод ОНМК отличается более тяжелым течением и чаще приводит к летальному исходу. У людей, перенесших инсульт, вероятность развития второго эпизода повышается в 9-15 раз в сравнении с общей популяцией (в группе того же пола и возраста). В связи с чем повышается значимость вторичной профилактики инсульта. Особенно высок риск в первые 3-е суток от момента первого эпизода.
Характеристика
Статистика показывает, риск возникновения повторного инсульта у женщин и мужчин составляет 4-14%. Наиболее высока вероятность повторного эпизода ОНМК в течение нескольких дней или месяцев после первого приступа. Частота развития ОНМК в 15 раз больше в группе пациентов, однажды перенесших приступ, чем в общей популяции, причем в рамках группы одного пола и возраста. В общей структуре инсультов около 25% случаев – повторные.
Причины возникновения
Основная причина повторного инсульта геморрагического типа – разрыв утратившей эластичность, поврежденной стенки артерии в результате повышения показателей артериального давления. Ишемическая форма возникает на фоне закупорки сосудистого просвета кровяным тромбом или эмболом.
Эпизод ОНМК ишемического типа развивается вследствие стойкого сужения сосудистого русла из-за нарушения нейрогуморальной регуляции тонуса стенки артерий или образования атеросклеротической бляшки. Даже при условии наличия адекватного лечения невозможно полностью устранить факторы, которые провоцируют развитие инсульта, вот почему он повторяется.
В то же время клиническая практика показывает, такие факторы, как соблюдение принципов здорового образа жизни, отказ от вредных привычек, социальная активность, контроль показателей артериального давления и концентрации глюкозы в крови, динамическое врачебное наблюдение, помогают отсрочить церебральные осложнения. Что может спровоцировать новый инсульт:
- Сахарный диабет.
- Артериальная гипертензия.
- Дислипидемия (расстройство метаболизма жиров, что приводит к нарушению их баланса в крови).
- Вредные привычки (курение, злоупотребление спиртными напитками).
- Фибрилляция предсердий (мерцательная аритмия, при которой невозможно синхронное, скоординированное сокращение предсердий).
- Атеросклероз экстракраниальных (расположенных между сердцем и черепной коробкой) артерий.
Учет каждого фактора в отдельности не позволяет получить точный прогноз. Выявление прогностических факторов, дающих объективное представление о церебральных осложнениях, возникающих в постинсультный период, необходимо для повышения эффективности профилактических мероприятий, направленных на предотвращение нового эпизода ОНМК.
Клинические проявления
Статистика показывает, у 30% больных, перенесших инсульт, повторный эпизод происходит на протяжении 1 года, у 15% пациентов – на протяжении 5 лет, независимо от того, сколько длится этот период, выраженность клинических проявлений усугубляется с каждым новым разом.
Речь идет об усилении когнитивных и неврологических нарушений, ухудшении психоэмоционального фона, что связано с появлением нового участка поврежденной мозговой ткани в совокупности с сохранением остаточных явлений, обусловленных первым эпизодом ОНМК.
Для повторного инсульта характерно расположение патологического очага в том же полушарии при сохранении клинической формы (ишемический, геморрагический). В случае изменения клинической формы патологический очаг при повторном эпизоде ОНМК чаще выявляется в противоположном полушарии.
Геморрагический повторный инсульт развивается быстро (чаще в течение нескольких минут), сопровождается симптомами – резкая, внезапная боль в зоне головы, помрачение или потеря сознания, сильная тошнота часто с приступами рвоты. Признаки повторного инсульта ишемического типа:
- Спутанность, помрачение, потеря сознания. Пациент не понимает, где находится, теряет способность ориентироваться во времени и пространстве.
- Слабость в конечностях в одной половине туловища. Больной не может поднять руку. Если после первого эпизода ОНМК развился паралич, после рецидива пациенты сталкиваются с ухудшением двигательной активности, что связано с нарушением регуляции тонуса мышц дополнительных отделов туловища и конечностей.
- Расстройство кожной чувствительности.
- Речевая дисфункция. Больной не понимает обращенных к нему слов, не способен отвечать на вопросы.
- Головокружение, невозможность удерживать равновесие.

Асимметрия лица при инсульте часто явно выражена. В результате ослабления мимических мышц в одной половине лица, оно выглядит перекошенным. Нередко наблюдаются такие признаки, как птоз (опущение века) с одной стороны, анизокория – разный диаметр зрачков, когда первый зрачок реагирует на световой раздражитель, а второй – не откликается на внешние стимулы.
Диагностика и лечение
Чтобы избежать повторного инсульта, необходимо своевременно выявить факторы, способствующие нарушению кровообращения в пределах головного мозга, такие как прогностические критерии рецидива. Диагноз второй инсульт ставят на основании данных анамнеза, клинических проявлений, результатов инструментального обследования. В ходе диагностики определяется неврологический и кардиологический статус больного, оценивается его соматическое состояние. Инструментальные методы:
- КТ, МРТ.
- Дуплексное сканирование. Оценка состояния брахиоцефальных (обеспечивающих кровоснабжение головного мозга и верхних конечностей) артерий.
- Трансторакальная эхокардиография (ультразвуковое исследование сердца, в ходе которого оценивают состояние клапанного аппарата сердца и миокарда).
Лечение больных, перенесших эпизод ОНМК, предусматривает прием антигипертензивных и антитромботических средств, а также препаратов, чье действие направлено на коррекцию гиперлипидемии (повышенная концентрация липидных фракций в крови) и аритмии. Основные группы применяемых препаратов:
- Антиагреганты (препятствуют аккумуляции тромбоцитов) – Клопидогрел, Ацетилсалициловая кислота.
- Антикоагулянты (предотвращают избыточное образование тромбов) – Варфарин, Дабигатран.
- Ингибиторы (блокаторы) ангиотензинпревращающего фермента.
- Диуретики – Индапамид.
- Бета-адреноблокаторы.
- Блокаторы каналов кальция.
- Статины (уменьшают концентрацию холестерина в крови).
Наблюдение за пациентом с целью выявления вероятности повторного инсульта осуществляется спустя 3-20 дней после острого периода первого эпизода. Обследование включает мероприятия: выявление неврологических нарушений, холтеровское (суточное) мониторирование, целью которого является непрерывное отслеживание динамики сердца при помощи портативного медицинского прибора.
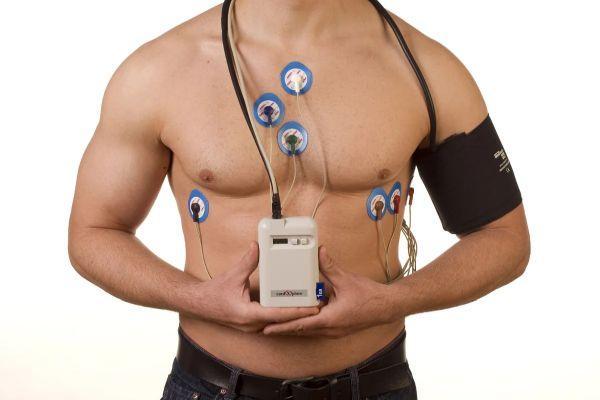
В рамках составления прогноза относительно риска повторного (2-го, 3-го) инсульта и вероятной продолжительности жизни для пациентов молодого и пожилого возраста в одинаковой степени целесообразно проводить амбулаторное наблюдение. Сведения посредством опроса в телефонном режиме получают от самого пациента и его родственников. Вид информации:
- Общее состояние больного.
- Степень социальной адаптации.
- Уровень сохранения профессиональных навыков.
- Наличие и тип церебральных осложнений.
Сроки контрольного инструментального обследования назначает лечащий врач. Обычно периодичность обследования составляет каждые 3-6 месяцев. По результатам обследования проводится коррекция программы лечения фармацевтическими препаратами.
Прогноз
У больных, перенесших эпизод ОНМК, выявляются патологии – артериальная гипертензия (87% случаев), атеросклероз церебральных и экстракраниальных сосудов (84% случаев), которые ассоциируются с высоким риском возникновения рецидива. У 23% больных, у которых впоследствии диагностировался второй и третий инсульт ранее выявляется фибрилляция предсердий, у 22% пациентов – сахарный диабет. Другие патологии сердца, коррелирующие с развитием рецидива:
- Сердечная недостаточность, протекающая в хронической форме (59% случаев).
- Болезнь сердца ишемического генеза (33% случаев).
- Пороки сердца (14% случаев).
- Пролапс (выпячивание створок клапана в полость левого предсердия в период систолы) митрального клапана (12% случаев).
- Эндокардит инфекционного генеза (3% случаев).
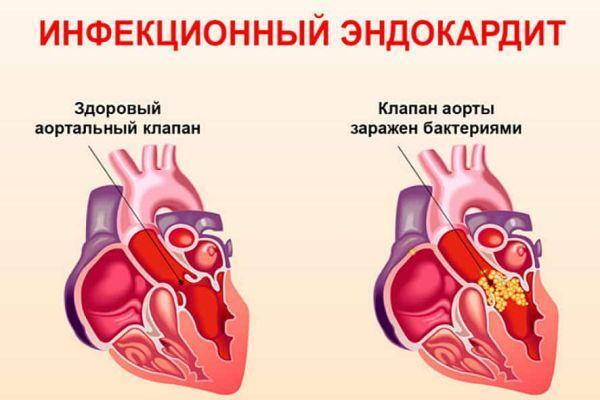
Редко (2% случаев) у людей, перенесших повторные эпизоды ОНМК, в анамнезе выявляется процедура протезирования сердечных клапанов – митрального, аортального. Статистика показывает, у пациентов, предрасположенных ко второму разу развития инсульта, в 74% случаев очаг инфаркта мозга находится в каротидном бассейне, в 26% случаев – в вертебробазилярном бассейне.
Прогноз для жизни после перенесенного эпизода ОНМК составляется индивидуально – результаты длительного (около 10 лет) наблюдения за группой больных показывают, на возникновение второго или третьего инсульта не влияют такие факторы, как пол пациента и длительность амбулаторного наблюдения. По результатам исследований, на возникновение рецидива влияют, но не решающим образом, такие факторы, как наличие в анамнезе и степень выраженности патологий:
- Атеросклероз, поразивший брахиоцефальные артерии.
- Сердечная недостаточность, протекающей в хронической форме.
- Артериальная гипертензия.
- Фибрилляция предсердий.
- Пороки сердца.
- Сахарный диабет.
Чтобы предотвратить повторный инсульт, важно знать прогностические критерии, как обуславливающие высокую вероятность рецидива. Коррекция ведущих факторов риска повышает вероятность, что больному удастся избежать таких последствий, как второй инсульт, и он проживет дольше. Неблагоприятные прогностические критерии:
- Возраст старше 67 лет.
- Множественные очаги повреждения церебральных сосудов.
- Болезнь сердца ишемического генеза в анамнезе.
- Наджелудочковая экстрасистолия (вариант аритмии).
- Желудочковая аритмия (нарушение сердечного ритма).
- Брадиаритмия (вариант нарушения сердечного ритма).
В ходе исследований ученые выяснили, что прием диуретиков тиазидной группы на постоянной основе в рамках антигипертензивной терапии ассоциируется со снижением вероятности церебральных осложнений, к которым относятся 2 и 3 инсульт. Пожилой возраст относится к немодифицируемым факторам повышенного риска рецидива, что объясняется увеличением количества заболеваний, коррелирующих с процессом старения.

Независимо от наличия корректной фармацевтической терапии происходит прогрессирование таких заболеваний, как кардиологические патологии и атеросклероз. Неизбежное влияние артериальной гипертензии хронического течения заключается в прогрессировании ремоделирования (структурно-геометрические изменения) сердца и сердечно-сосудистой системы.
Множественные очаги повреждения вещества головного мозга – также неблагоприятный немодифицируемый фактор, который влияет на период, сколько живут после первого или второго инсульта. Многоочаговое поражение тканей мозга свидетельствует о многочисленных перенесенных эпизодах нарушения мозгового кровотока, в том числе с бессимптомным течением.
В патогенезе повторяющихся эпизодов ОНМК участвуют факторы: деформация и атеросклеротическое поражение крупных артерий, увеличение жесткости сосудистой стенки, дисфункция сосудистого эндотелия. Клиническая картина болезни сердца ишемического генеза свидетельствует об атеросклерозе коронарных (обеспечивающих кровоснабжение миокарда) артерий.
Стабильная клиническая картина при ишемической сердечной болезни, несмотря на кажущееся благополучие, ассоциируется с повышенным риском возникновения атеротромбоза (процесс образования тромбов в области сосудистых стенок). Причем процесс образования тромбов затрагивает артерии разных бассейнов – коронарные, церебральные, расположенные в периферической кровеносной системе.
В свою очередь атеротромбоз – ведущий фактор в патогенезе развития инсульта кардиоэмболической и атеротромботической этиологии. Увеличение показателей наджелудочковой экстрасистолии отражает нестабильность биоэлектрической регуляции миокарда в зоне левого предсердия, что ассоциируется с повышенной вероятностью развития приступов мерцательной аритмии (фибрилляции предсердий), включая эпизоды с бессимптомным течением.
В свою очередь приступы мерцательной аритмии провоцируют развитие эпизода кардиоэмболического инсульта. У больных с желудочковой экстрасистолией вероятность развития ишемических инсультов преходящего типа выше, это такой вариант течения патологии, который характеризуется многократным повторением церебральных эпизодов, что ухудшает прогноз.
В патогенезе участвует частый заброс крови в область предсердия, обусловленный желудочковой экстрасистолией, что приводит к ремоделированию сердца и увеличению количества приступов мерцательной аритмии. Подобные нарушения приводят к состоянию, когда у человека инсульт может быть столько раз, сколько врачи своевременно окажут помощь и устранят угрозу для жизни.

Последствия
Второй и третий инсульт ассоциируются с высоким риском летального исхода, последствия для многих выживших больных выражаются в стойкой инвалидизации. Последствия повторного ишемического инсульта связаны с ухудшением неврологического статуса и церебральными осложнениями, которые в итоге приводят к смерти больного. Статистика показывает, уровень летальности в течение 1 года после перенесенного эпизода ОНМК составляет около 40% пациентов.
Последствия 2 инсульта зависят от тяжести клинических проявлений, размера и локализации нового патологического очага, средние показатели – больше трети пациентов нуждаются в стороннем уходе, пятая часть больных утрачивает способность самостоятельно передвигаться. Предикторами летального исхода считаются критерии: артериальная гипертензия, которая наблюдается на протяжении больше 20 лет, сердечная недостаточность средней тяжести, инфаркт миокарда в анамнезе.
Профилактика
По данным исследований, применение профилактических стратегий позволяет уменьшать вероятность развития очередного эпизода ОНМК. Повторные церебральные осложнения в 25-30% случаев возникают в течение года после первого инсульта, поэтому через несколько дней после завершения острого периода сразу назначают профилактическую терапию. Вторичная профилактика продолжается пожизненно.
Чтобы предотвратить второй или третий инсульт, улучшить прогноз и повысить шансы на выживание, целесообразно проводить антиаритмическую терапию. При выявлении эпизодов фибрилляции предсердий проводится антикоагулянтная терапия, направленная на предотвращение тромбоэмболических эффектов.
Желудочковая экстрасистолия в сочетании с желудочковой тахикардией инициируют мерцательную аритмию, нередко становятся причиной избыточного понижения показателей артериального давления и сердечной смерти, которая происходит внезапно. С целью предотвращения подобных последствий, терапия желудочковой аритмии проводится незамедлительно при первых признаках.
Повторный инсульт характеризуется тяжелым течением и большим риском летального исхода, что обуславливает необходимость проведения пожизненной вторичной профилактики.

